よくある質問
更新日:令和6年3月28日
抗菌剤物質や薬剤耐性菌についてよくある質問をまとめました。
よくある質問
- 細菌とは何ですか?
- 感染症とは何ですか?
- 感染症とはどのように防いだり、治したりするのですか?
- 抗菌性物質とは何ですか?
- 抗菌性物質はどのように使われるのですか?
- 薬剤耐性とは何ですか?
- 薬剤耐性菌はどの程度いるのですか?
- 薬剤耐性について、農水省は何をしているのですか?
- アクションプランとは何ですか?
1 細菌とは何ですか?
細菌とは、微生物1の一種であり、細胞核を持たず、単一の細胞で構成される原核生物2に属します。通常、細菌の大きさは真核生物2の細胞に比べて小さいです。細菌には、乳酸飲料や納豆の製造に使われるような役に立つものもあれば、食中毒や病気などを引き起こし、人の健康に害を及ぼすものもあります。例えば、腸管出血性大腸菌やサルモネラ、カンピロバクターなどは食中毒を起こす細菌としてよく知られています。また、細菌とよく混同されるものとして「ウイルス」が挙げられますが、構造・大きさをはじめ、両者には多くの違いがあります(図参照)。
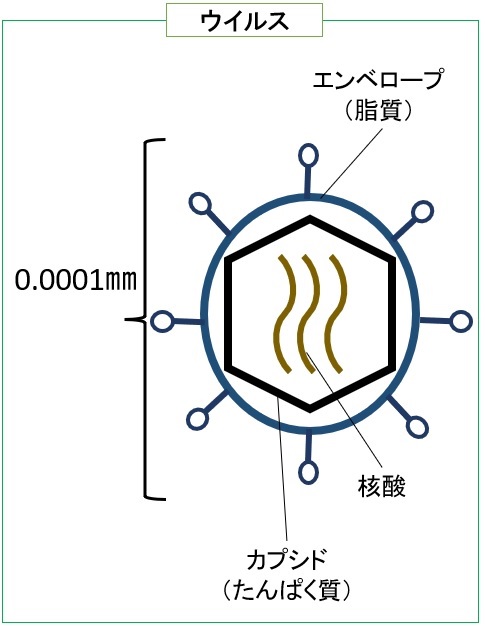
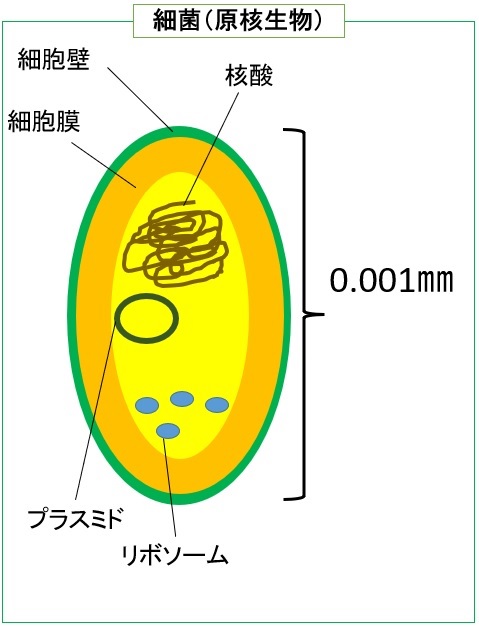
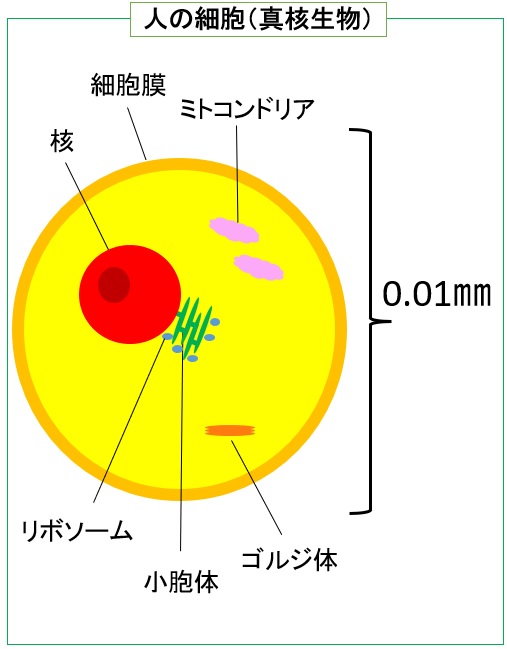
図.一般的なウイルス・細菌・細胞の大きさと構造
1微生物とは、一般的に「小さい生物」という意味で、寄生虫、カビ、酵母、細菌、ウイルスなど多くの種類があります。ただし、ウイルスはたんぱく質と核酸から構成され、細胞の外で自ら増えることができないことから無生物といわれることもあります。
2生物は「細胞」からできていますが、一般的に大きく2種類に分類されます。「細胞核」のある「真核生物」と、「細胞核」を持たない「原核生物」です。いずれも遺伝情報を持った核酸を含みますが、真核生物では核膜の中にあり、原核生物では細胞内にそのまま存在します。細菌は原核生物、人や動植物、寄生虫、カビ、酵母は真核生物です。
2 感染症とは何ですか?
感染症とは、病気を起こす微生物(病原体といいます)が、人や動物に定着し、症状を起こすことを言います。その症状として、発熱や咳、下痢、嘔吐などが知られています。風邪や食中毒は感染症の例です。病原体が人や動物体内に入っても、病原体の種類やどこから入ってきたのか(空気、水、食品等)、人や動物の健康状態などによって、感染症になるかどうかが変わります。
細菌にも病原体となるものが多く知られています。細菌が原因となる感染症を「細菌感染症」と呼びます。
薬剤耐性問題において、薬剤耐性を持った細菌が国際的に重要な課題となっていることからこれ以降は細菌に焦点をあてて説明します。
3 感染症とはどのように防いだり、治したりするのですか?
みなさんが感染症を防ぐためには、日頃の手洗いなどで病原体を体内に入れないことが大切です。また、ワクチンを打つことで病原体が体内に入ったとしても感染症にならないようにしたり、感染症の症状を軽くしたりすることができます。もし、細菌感染症にかかったときは、抗菌性物質を使って感染症を治します(詳細は こちら (外部リンク))。
動物でも感染症の対策は基本的に人と同じです。動物が感染症にかからないよう、
人だけでなく動物も感染症にかかると、健康が損なわれるだけでなく、死んでしまうこともあります。また、牛から搾ることのできる牛乳や鶏の産む卵の量や質が低下してしまい、牛乳や卵などの畜産物を安定して生産し続けることが難しくなったり、品質が低下してしまうこともあります。感染症を防いだり治したりすることは、畜産物の供給や安全性を確保していく上でとても重要です。
4 抗菌性物質とは何ですか?
細菌の発育を抑えたり、殺したりする物質のことを抗“菌”性物質といい、動物や人に対してだけでなく野菜などの生産現場でも使われます。分野によって抗菌性物質の定義はいくつかありますが、ここでは以下の通り定義します。
- 抗生物質3:微生物が産生し、他の微生物の発育を阻害する物質
- 合成抗菌剤:化学的に合成された抗菌性物質
抗菌性物質にはいくつかの系統があり、それぞれ細菌に対するはたらきが違います。抗菌性物質は細菌が生育するための構造を標的として、その機能を阻害することで細菌を壊したり、増えないようにします4。ウイルスは細菌と構造が違うので、抗菌性物質は効きません。また、細菌の種類によって有効な抗菌性物質が異なります。
動物に使うことが認められている抗菌性物質のうち、マクロライド系の一部、セファロスポリン系の一部、フルオロキノロン系及びコリスチンは、人の医療上特に重要な抗菌性物質として位置づけられています。それは人の特定の感染症に対する唯一の治療薬であることや、人に対する代わりの治療薬がほとんどないことが理由です。
3 現在、抗生物質と呼ばれる多くの物質は微生物の産生する物質をさらに化学変化させて作られており、抗生物質の厳密な定義に則しているわけではありません。
4 たとえば、ペニシリンという抗菌性物質は細胞壁の合成を妨げます。つまり、細胞壁をもつ細菌は殺しますが、細胞壁をもたない人や動物の細胞には影響しません。
5 抗菌性物質とはどのように使われるのですか?
人では抗菌性物質は細菌による感染症の治療に使われます。動物では、感染症の治療に加え、効率的な畜産物の生産のため、家畜の飼料に添加して使ってきました(詳細はこちら)。抗菌性物質は、牛、馬、豚、鶏などの家畜や養殖されているぶり、うなぎ、ひらめなどの水産動物と犬、猫などの伴侶動物に使われています。
畜産物を安定して生産し続けるためには、できる限り不安や苦痛を与えずかつ健康的に動物を飼育し、動物が持つ生産力を最大限発揮させることが必要です。動物の健康とアニマルウェルフェア(動物福祉)を守り、効率よく畜産物を生産するため抗菌性物質は重要な役割を果たしています。
畜産物に抗菌性物質を含む動物用医薬品が残留すると人の健康に影響するため、農林水産省では食用動物に使う際の、用法・用量、使用禁止期間を設定しています。これらを遵守することで安全な畜産物が生産されます。また、薬剤耐性菌の発生を抑え、最大限の治療効果を得るための抗菌性物質の使い方も示しています(詳細については後述)。
6 薬剤耐性とは何ですか?
薬剤耐性とは、抗菌性物質に対する、細菌の抵抗性のことです。耐性の仕組みを元々持っている細菌もいますが、他の細菌から耐性の仕組みをもらったり、細菌の構造が突然変わることで耐性を獲得することがあります(詳細はこちら)。耐性を持った細菌に対して抗菌性物質を使用すると、狙い通りに細菌を殺すことができず、薬剤耐性菌が生き残り、増えてしまいます。その結果、病気の動物を治せなかったり、治りが遅くなったりします。また、動物の体内にいる食中毒を引き起こす細菌が薬剤耐性を獲得し、その細菌が畜産物等に付着する可能性があります。洗浄や加熱が不十分だと、その細菌が人の体内に取り込まれ、もし感染症の原因となった場合には、治療が難しくなる可能性があります。
7 薬剤耐性菌とはどの程度いるのですか?
厚生労働省は、全国の医療機関から、人の体内にいる細菌の中にどの程度耐性を持った細菌がいるのか把握するための情報を集めています(詳細はこちら(外部リンク))。人の医療上きわめて重要だと言われているカルバペネム系やグリコペプチド系の抗菌性物質に耐性を持つ細菌の割合が低く抑えられています。しかし、同じく人の医療上重要な一部のセファロスポリン系(第3世代セファロスポリン)やフルオロキノロン系の抗菌性物質への耐性を持つ細菌の割合は増えています。
農林水産省は、牛、豚、鶏などの食用の家畜について全国のと畜場や都道府県の家畜保健衛生所から細菌を集めて、健康な家畜と病気の家畜の耐性菌の発生状況を調べています(詳細はこちら)。健康な家畜では、特にテトラサイクリン系の抗菌性物質に対する耐性率が高い傾向にあります。一方、第3世代セファロスポリンやフルオロキノロン系の抗菌性物質に対する耐性率は低く抑えられています。なお、カルバペネム系やグリコペプチド系の抗菌性物質は、動物用医薬品としては承認されていません。また、第3世代セファロスポリンやフルオロキノロン系等の人医療上特に重要な抗菌性物質の動物への使用は、その他の抗菌性物質が無効な場合に限られています。

愛玩動物については病気の犬、猫を対象に2017年から全国的な調査を開始しました。2018年からは健康な犬、猫の調査も開始されています。病気の犬、猫にいる大腸菌では、家畜と比較して、テトラサイクリン系やアミノグリコシド系の抗菌性物質に対する耐性率は低く、第3世代セファロスポリンやフルオロキノロン系の抗菌性物質に対する耐性率が高い傾向が認められました(詳細はこちら(PDF:825KB))。
8 薬剤耐性について、農水省は何をしているのですか?
農林水産省では、獣医師と生産者が抗菌性物質を使うときのルールを定めています。
1960年代から、抗菌性物質を使用する際の獣医師の指示を義務付け、獣医師の監督の下、適正に使用されるよう規制をしています。
1980年代から、人の健康を守ることを目的に牛乳や卵、魚介類などに抗菌性物質が残留することを防ぐため、抗菌性物質ごとに対象とする動物、使用量、使用時期等の基準を設定しています。
1990年代以降では、食用の牛、豚、鶏を対象として耐性を持った細菌の全国的な発生状況の調査を開始し、薬剤耐性への対策を適切に行うため情報の収集に努めています(詳細はこちら)。
農林水産省は、耐性菌の全国的な発生状況の調査結果や内閣府食品安全委員会(詳細はこちら(外部リンク))の評価結果を考慮して薬剤耐性への対策を行っています。動物の感染症を治すために使われる抗菌性物質であっても、使う場面を限定し、また飼料に混ぜて使う抗菌性物質については、食用の家畜に使うことで人への健康に影響があると食品安全委員会で評価された抗菌性物質の使用を中止し、影響がないと評価されたもののみ使用の継続を認めることとし、耐性を持った細菌が発生しないよう努めています。。
また、動物用医薬品の使用による薬剤耐性を低減するために、「薬剤耐性リスク管理検討会」を設置しました(詳細はこちら)。この検討会は専門家・有識者等で構成され、農林水産省の担当部署(畜水産安全管理課)の求めに応じて助言をします。
耐性菌が発生し、広がっていくのを極力抑えつつ、抗菌性物質を有効に使っていくためには、農林水産省の取組だけではなく獣医師と生産者や製薬メーカーの協力が必要です。農林水産省は、感染症の発生を予防することで抗菌性物質の使用を減らし、感染症に使われる抗菌性物質に対する耐性を抑えることや感染症の原因となっている細菌を特定し、その原因菌に対して有効な抗菌性物質を適切に選ぶことなどが重要であると考えています(詳細はこちら)。
9 アクションプランとは何ですか?
9-1 グローバル・アクションプランの策定
2015年5月に世界保健機関(WHO)の総会で薬剤耐性に関するグローバル・アクションプランが採択されました。このグローバル・アクションプランは薬剤耐性問題に取り組むための枠組みを示したものです。
WHOのアクションプラン策定の背景には、薬剤耐性問題に対する危機感があります。経済協力開発機構(OECD)の報告書によれば、年間70万人と推定される薬剤耐性に起因する世界の死亡者数が、2050年にはがんの死亡者数を超えて1,000万人となる恐れがあります。
薬剤耐性問題の解決には、人の医療分野だけでなく、動物分野や環境分野等の垣根を越えた取り組み(ワンヘルス・アプローチ)が必要になります。このため、WHOによるアクションプランの策定の際は、動物や農業分野における国際組織との密接な連携がありました。
- グローバル・アクションプランはこちら(外部リンク)。
9-2 日本のアクションプラン
日本では、2016年に「薬剤耐性(AMR)対策アクションプラン(2016-2020)」が策定され、関係省庁等が連携して取り組んできました。その後、2023年に「薬剤耐性(AMR)対策アクションプラン(2023‐2027)(外部リンク)」が新たに策定されました。
このアクションプランでは、ヒト、動物、農業分野などが分野の垣根を越えて取り組むべき課題を引き続き6つの目標に分けて示しています。
6つの目標
- (1) 普及啓発・教育
- (2) 動向調査・監視
- (3) 感染予防・管理
- (4) 抗微生物剤の適正使用
- (5) 研究開発・創薬
- (6) 国際協力
アクションプランの目標達成に向けて、関係省庁は毎年進捗状況を確認しながら取り組みを進めています。
個別の取り組みの詳細は以下のリンクよりご確認ください。
お問合せ先
消費・安全局 畜水産安全管理課
担当者:薬剤耐性対策班、飼料安全基準班
代表:03-3502-8111(内線4532)
ダイヤルイン:03-3502-8097




