| 氏名 | 専門部門 | 役職 | 専門医等 |
|---|---|---|---|
 辰巳 智章 (たつみ としあき) | 放射線治療 | 主任部長 | ・日本医学放射線学会放射線治療専門医 ・放射線科研修指導者 |
 赤木 弘之 (あかぎ ひろゆき) | 画像診断 | 主任部長 | ・日本医学放射線学会放射線診断専門医 ・日本核医学会核医学専門医 ・日本核医学会PET 核医学認定医 |
放射線技師:20名
看護師:5名(運用数)
事務職員 :6名
放射線科では「画像診断」と「放射線治療」を行っています。「画像診断」では、CT・MRI・核医学・透視検査などの装置によって病気の診断を行い、放射線診断医が、画像所見により報告書を作成します。
当科では、高度医療に対応できる医用画像診断装置を導入しています。AI(人工知能)技術「Deep Learning」を用い画質向上機能を搭載したCT装置を導入し、被ばくの低減を実現しつつ、短時間でより高画質な画像情報を提供できるようになりました。そして、令和3年11月に導入された乳房撮影装置は石灰化病変の生検を行うことができ、従来のvertical approachに加えlateral approachキットを用いることにより、どのような乳房厚でも生検が可能となりました。
また、各科連携のもと、迅速かつ精度の高い画像診断による検査を行っており、救急体制の充実、地域医療機関の先生方からの画像診断に関する依頼に適時対応できる体制づくりに取り組んでいます。
その他の検査として、骨密度測定・血管造影・乳房撮影なども行っています。乳房撮影では、女性技師が担当することで患者の皆様が安心して検査を受けられるように配慮しています。「放射線治療」は、手術・抗がん剤治療とならんで「がん」に対する3大治療の一つで、治療を受けられる方は年々増加しています。当科では、画像誘導放射線治療など、より正確な治療を行っています。
また、定位放射線治療の施設基準を満たしており、頭部及び体幹部への定位放射線治療(いわゆるピンポイント照射)も行っています。一般の外照射および定位照射を専門医・専門技師が担当し、正確な治療を行っています。
スタッフは医師2名、診療放射線技師20名、看護師5名(運用数)、事務員6名、の計33名で各診療科の多様な要望に対応しています。
| 検査名 | 件数 |
|---|---|
| 一般撮影 | 小計41,964件 |
| 単純撮影全般 | 33,799件 |
| 病室 | 4,342件 |
| 手術室 | 1,610件 |
| パノラマ・デンタル | 2,213件 |
| CT | 小計18,293件 |
| 単純 | 13,920件 |
| 造影 | 3,744件 |
| 歯科用 CT(CBCT) | 629件 |
| 検査名 | 件数 |
|---|---|
| MRI | 小計5,424件 |
| 単純 | 3,909件 |
| 造影 | 1,515件 |
| マンモグラフィー | 1,623件 |
| 骨密度測定 | 902件 |
| 血管造影 | 小計246件 |
| 心臓カテーテル | 235 件 |
| ANGIO(頭部・腹部) | 11件 |
| X線TV検査 | 1,474件 |
| 核医学検査 | 511件 |
| 検査名 | 件数 |
|---|---|
| 健診・人間ドック | 小計3,996件 |
| 単純撮影 | 1,900件 |
| 胃透視 | 315件 |
| マンモグラフィー | 1,528件 |
| 脳ドックMRI | 56件 |
| 胸部・腹部CT | 105件 |
| 骨密度 | 92件 |
| 放射線治療 | 人数 | 件数 |
|---|---|---|
| 原発部位別 | 128人 | 2,571件 |
| 脳・脊髄 | 0人 | 0件 |
| 頭頸部 | 5人 | 131件 |
| 肺・気管・縦隔 | 37人 | 499件 |
| 食道 | 11人 | 184件 |
| 胃・十二指腸・小腸 | 4人 | 22件 |
| 大腸・直腸 | 8人 | 102件 |
| 肝・胆・膵 | 2人 | 18件 |
| 乳腺 | 54人 | 1,449件 |
| 泌尿器(含前立腺) | 7人 | 166件 |
| 婦人科 | 0人 | 0件 |
| 骨・軟部腫瘍 | 0人 | 0件 |
| 良性疾患 | 0人 | 0件 |
| 造血器リンパ系 | 0人 | 0件 |
| その他・原発巣不明 | 0人 | 0件 |
| 放射線治療 | 人数 | 件数 |
|---|---|---|
| 照射方法別 | 128人 | 2,571件 |
| 一般照射 | 121人 | 2,547件 |
| 頭部定位照射 | 6人 | 16件 |
| 肺定位照射 | 1人 | 8件 |
地域の先生方が、より高度の医療を提供されるにあたり、そのご要望にお答えしたく努力しておりますので当院放射線科をお気軽にご利用ください。
画像診断部門をご紹介します。
一般撮影室では、X線撮影検査、骨密度検査、パノラマ断層撮影検査を行います。
一般撮影は、初期診療の画像診断の中で1番最初に行われる検査で、患者の皆さまにとってなじみのある検査だといえます。
X線を体に照射して画像を得る もっとも基本的な検査です。胸やお腹、頭・脊椎・手・足の全身の骨を撮影します。
当院では、すべての画像においてデジタル処理を行った画像システムを導入しています。
デジタル画像システムは、従来のシステムより低線量で且つ短時間、高精度の撮影ができることから、患者さんの負担を軽減し、より良い画像を提供することが可能となりました。
また、全脊椎撮影や全下肢撮影など広い範囲の撮影も容易に行うことができるようになりました。
骨密度検査は、骨を構成する成分量(骨の強さを示す指標)を、X線を用いて測定する検査です。
骨粗鬆症の診断、薬剤による骨量減少の診断などに使用します。
当院では、被ばくが少なく高精度なDEXA法を用いて測定しています。

パノラマ断層撮影は、歯科口腔外科にて必要とされる歯列全体の撮影をおこなう検査です。
当院の装置では歯列の3D撮影も可能であり、CT画像のようにいろいろな角度の断層像を作成することができます。
また、パノラマ断層撮影のほか、部分的な歯の撮影(デンタル撮影)も行っています。
当院では、X線撮影検査と同様に、すべての画像においてデジタル処理を行った画像システムを導入しています。

服装は、撮影する体の場所によっては画像に影響を及ぼす可能性があります。
よって、着替えやアクセサリーなどを外していただく場合があります。
また、妊娠されている方もしくはその可能性のある方は、必ず検査前にスタッフに申し出てください。
X線を連続して体に照射することにより(X線透視撮影)、画像を動画のようにして見ることができる検査です。
体の中をリアルタイムで観察できるので、各診療科のさまざまな検査や治療に用いられています。
透視撮影検査では、造影剤という薬を使って通常のX線検査では写りにくい胃や腸などの臓器を観察することができます。
当院では、2台のX線TV装置が導入されており、どちらもデジタル処理を行った画像システムを導入しています。
デジタル画像システムは、従来のシステムより低線量で高精度の撮影ができることから、より良い画像を提供することができます。
胃がんは特に日本人に多い疾患ですが、早い段階で発見されれば良好な経過が期待できる病気だといえます。
最近では、胃がんの早期発見の大切さが認知されるようになり、検診・ドックを受診される方が増えてきています。
当院では、検診・ドックにおいて 胃がん検診撮影専門技師を中心としたチーム(現在、3名在籍)で、胃透視撮影を行っています。
みなさまが安心して受診できる環境づくりを心がけていますので、どうぞご利用ください。
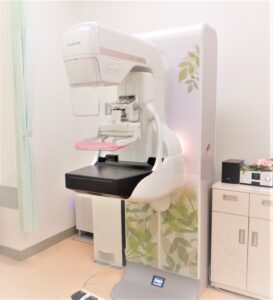
乳房撮影装置とは乳房専用のエックス線撮影装置のことで、マンモグラフィと呼ばれています。
マンモグラフィ検査では、良悪性の鑑別が必要な微細な石灰化や、医師の触診・セルフチェックではわかりにくい小さなしこりを、画像として捉えることができます。
乳がん検診や診療に用いられています。
当院の装置は、日本乳がん検診精度管理中央機構のマンモグラフィ検診施設画像認定を取得しています。
また、撮影は検診マンモグラフィ撮影認定を取得した女性技師が行っていますので、どなたでも安心して検査を受けていただくことができます。
以下の項目に該当する方は検査を受けられない場合があります。
また、しこりや症状のある方は検診ではなく診察を受けることをお勧めします。
その他、検査に対してご不明な点がある方はお気軽にスタッフにお尋ねください。
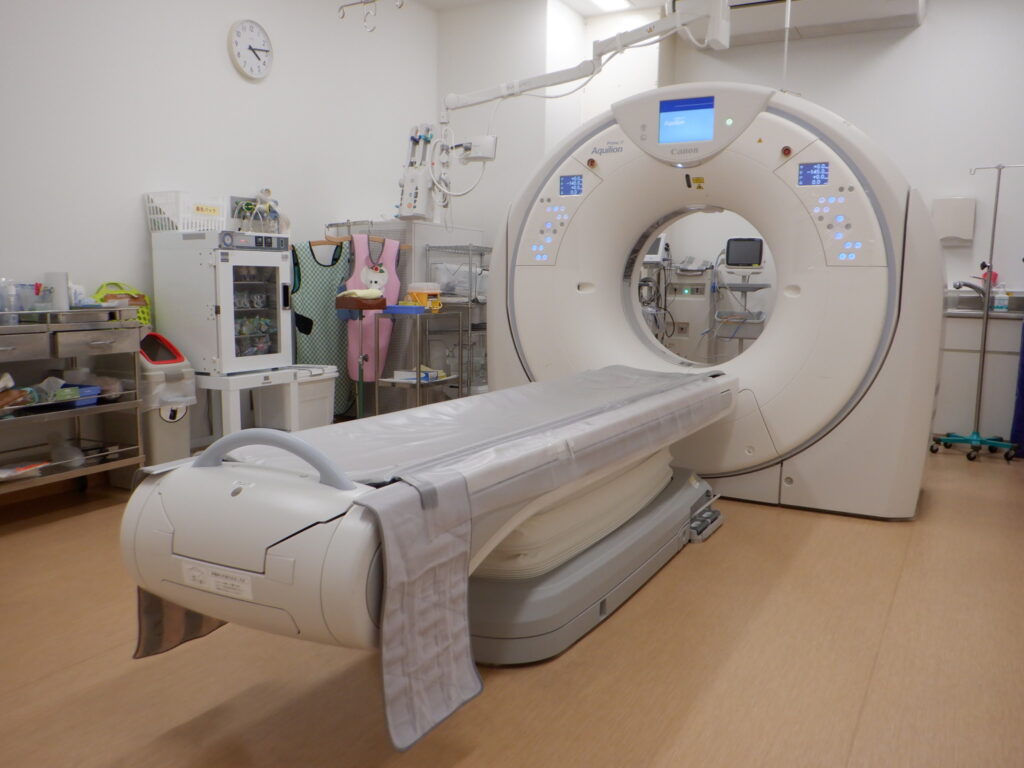
当院では、320列CTと80列CTが導入されています。
320列CTは、近隣の医療施設に先駆けて導入した装置で、心臓や脳の血管を従来より短時間かつ高画質で撮影することができます。
また、両機種とも最新の画像ノイズ低減処理を用いて被ばく線量を抑えた撮影を行っています。
※CTの列数について
列の数は、放射線を受ける検出器の数のことです。列数が多いほど広い範囲をまとめて撮影できるため、撮影時間を短くすることができます。
金属があると画像に影響を及ぼす可能性があるため、撮影範囲に金属の付いた服や下着、アクセサリーなどは外していただく必要があります。
スタッフから指示があった場合は絶食していただく必要があります。(4時間前から制限して頂きます。)
絶食の指示があった場合でも、水分(水・お茶)は摂取するようにしてください。(医師より水分制限の指示がある方はそちらに従ってください。)
常備薬を服用されている方は、主治医の指示に従ってください。
※次に該当する方は、必ず事前に医師または放射線科スタッフにお知らせください。
造影剤を使用する場合、以下に該当する方は検査できない可能性があります。
該当する方は、必ず主治医又は診療科へお申し出ください。
検査後は特に日常生活に制約はありません。食事をしていただいて構いません。
造影剤は尿中に排泄されるため、いつもより水分(水・お茶)を多く摂るようにしてください。(医師より水分制限の指示がある方はそちらに従ってください。)
検査から数時間、数日後に吐き気や蕁麻疹などの副作用が現れることが稀にあります。
その際は当院受診科にご連絡ください。
当院では、3.0T(テスラ)と 1.5Tの2台体制にてMRI運用を行っています。
※テスラとは、磁石の強さを表す単位です。
3.0TのMRIの特徴としては、現在多くの病院で普及している1.5TのMRIと比較して、関節や乳房などの撮影において短時間で高画質の画像をえることができます。
しかし、撮影部位によっては1.5TのMRIの方が優れた画像を得られることもあるため、当院では2台の装置を使い分けて検査を行っています。
MRIとは、Magnetic Resonance Imaging(核磁気共鳴画像法)の略称で、強力な磁石を用いて人体に存在する水素原子核の状態を画像化する検査です。
MRI検査では、様々な病巣を発見することができますが、特に脳や脊椎、四肢、乳房、また子宮や卵巣、前立腺など骨盤内に生じた病変の検出に優れています。
また、検査において放射線を使わないことから、放射線被ばくの心配がないという特徴もあります。
当院では、安全にMRI検査を受けていただくために、検査着への更衣にご協力いただいています。
肌着はパンツのみの状態で、専用の検査着・スリッパに着替えていただき、身に着けているアクセサリー等も外していただきます。
貴重品や脱いだ衣類などは、カギのついたロッカーがございますので、全てそちらに入れていただきます。
撮影部位や検査の内容、造影剤を使用する場合などによっては検査前に絶食していただくことがありますので、主治医の指示に従ってください。
MRI検査室内は非常に強力な磁力が発生しているため、金属製または素材のわからない物品は持ち込むことができません。
1)検査室に持ち込めないもの
・コンタクトレンズ
・補聴器・義眼・入れ歯
・ピアス・ヘアピース・カツラ
・マスカラ・アイメイク・ラメなど(化粧もできる限り落としてもらいます)
・シップ・カイロ・エレキバン・薬剤浸透絆創膏など
・リブレ(持続血糖測定器)
・指輪・ネックレスなどの貴金属類
検査を受けられる前に、以上の物品は必ず外していただきますのでご協力よろしくお願いします。
2)検査ができない可能性のある方
・心臓ペースメーカー・植込み型除細動器を装着している方(MRI対応型の機器でも条件が揃わなければ検査できません)
・人工内耳・人工中耳・可変式の脳室シャントバルブを使用している方
・手術や事故などによる体内金属のある方
・イレズミやアートメークをされている方
・妊娠している方、又は妊娠の可能性のある方
該当する方は、検査できない可能性があります。
造影剤を使用する場合、以下に該当する方は検査できない可能性があります。
該当する方は、必ず主治医又は診療科へお申し出ください。
血管造影検査(アンギオグラフィー検査)は、その名の通り血管の撮影を行う特殊な検査です。
通常、血管はレントゲン(X線)では写りませんが、造影剤という薬(血管や病変を詳しく調べるための薬)を使うことにより観察することができます。
造影室では、血管の病気を詳しく調べたり、治療を行なったりします。
当院では、主に心臓・頭(脳)・お腹(肝臓)の血管撮影を行っています。

様々なアプリケーションが統合的に機能し、ノイズを低減しクリアな透視画像を提供します。
また、2方向より同時に撮影できるバイプレーン装置であるため、以前と比べて患者さんの時間的負担と造影剤の使用量を軽減した検査を行っています。
検査では、カテーテルという細い管を観察したい血管に入れ、そこから造影剤を流し撮影します。
血管を写すことで、血管が狭くなっているのか(狭窄)、つまっているのか(閉塞)、血管にコブができているのか(動脈瘤)などの観察を行います。
また、がんに栄養を与えている血管を撮影することで がんの状態をわかりやすくすることもできます。
カテーテルは検査だけでなく、治療面でも広く利用されています。
例えば、細くなったり詰まったりしている血管を小さい風船(バルーン)で広げたり、金属の筒(ステント)で狭くならないよう固定したりして治療を行っています。
また、がんを養っている血管に 直接 抗がん剤を入れたり、その血管を詰めることでがん細胞を死滅させるなどの治療も行っています。
通常の検査は1時間くらいで終わります。しかし、治療の場合は2~3時間程度かかります。
病変によっては、時間が長くなる場合もあります。
核医学検査(RI検査)は、X線検査、CT検査、MRI検査、超音波検査等と同様に画像を用いて診断する検査方法です。
核医学検査では、放射性医薬品を体内に投与し、そこから放出される微量の放射線(ガンマ線)を用いて画像を作成します。
SPECT(スペクト)装置は、放射性医薬品から出てくる微量な放射線を受け止める特殊な装置です。
放射性医薬品の体内での分布状態を画像にしてくれます。
放射性医薬品には静脈に注射するものの他に、カプセルを飲んでいただくもの、呼吸によって吸入していただくものなどがあります。
放射性医薬品は、目的の臓器や器官に集まり微量な放射線を放出しますが、早いもので数時間、遅くても数日で放射線が弱くなり やがてなくなってしまいます。
このため放射性医薬品は患者さんの検査に合わせて製造される特注品となっています。
放射性医薬品の放射能は極微量で、副作用についても人体への影響が少ない検査です。
検査は、患者の皆様が検査台に寝た状態で行います。検査中は体を動かすことができません。
検査内容により絶食していただく場合があります。スタッフからの指示に従ってください。
放射線治療とは放射線を当て、がん細胞を死滅させる局所療法です。当院は大阪府がん診療拠点病院に指定されています。
放射線治療の専門スタッフにより、画像誘導放射線治療(IGRT)、定位放射線治療といった、がんに対し高い精度で集中して放射線をあてる治療を提供しています。
当院では、常勤の放射線治療専門医が1名、医学物理士 1名、放射線治療専門技師が2名在籍しており、専門の知識・技術を持ったチームとして安全かつ効果的に放射線治療を実施しております。
また、放射線治療品質管理士・第一種放射線取扱主任者などの資格を持った技師も在籍しており、安心して患者さんが放射線治療を受けられる体制を整えております。
放射線治療は、患者さんからのご希望により主治医からの依頼、または地域の医療機関からの紹介でも行うことが可能です。
放射線治療を受けることになると、担当医から紹介された放射線治療専門医の診察を受けます。
放射線治療医は、これまでの検査や治療の内容から がんの広がりや身体の状態をもとに放射線治療を行うかどうか、治療を行う場合の目的や副作用、ほかに行う治療などについて検討します。
X線CTおよびコンピューター(治療計画装置)を使い、がんや周囲の正常組織の位置を正確に把握します。
そして、それぞれの患者さんに対し十分な検討を行い、治療計画を立てます。
治療部位によっては、治療中に体が動かないようにする固定具を作製することがあります。
皮膚の表面や固定具に印を付ける(マーキング)作業も行います。皮膚の印は治療が終わるまで消さないでください。
毎回の治療は、マーキングをもとに、照射部位を正確に把握して行います。
一般的な治療に要する時間は、治療室に入ってから出てくるまで10~20分程度で、実際に放射線が照射されている時間は数分です。
治療期間は治療計画により異なりますが、多くの場合、1週間に5日の治療を数週間にわたって行います。
通常の放射線治療は、1か月~1か月半程度かけてゆっくりと治療が行なわれます。
治療中は定期的に診察を行い、治療効果や副作用の状況を確認していきます。
治療終了日に最終的な体調をお伺いします。
CT検査:月・火・木・金曜日
MRI検査:月・火・木・金曜日
核医学検査:月・火・木・金曜日
放射線治療:月~金曜日